Gradering kraakbeen letsels
De meeste structuren in het lichaam kunnen zich goed herstellen. Kraakbeen herstelt zich zeer moeizaam, het kraakbeen bevat namelijk geen bloedvoorziening. Omdat kraakbeen ook geen zenuwvoorziening heeft, kan het geen pijn registreren. De pijn die optreedt na kraakbeenschade komt niet direct van het kraakbeen maar van geïrriteerde structuren rondom zoals het slijmvlies en het onderliggende botvlies.
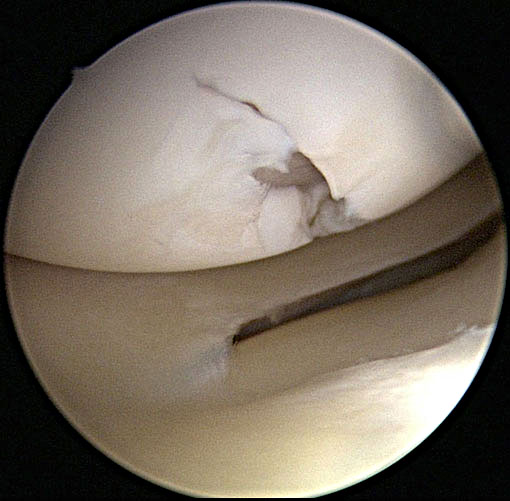 Beschadiging van kraakbeen kan op een aantal manieren ontstaan. Meestal wordt het door een (sport)letsel veroorzaakt, bijvoorbeeld bij het verdraaien van de knie. Het begint vaak met een kleine beschadiging ten gevolge waarvan een flap ontstaat die bij voorbeeld pseudoslotklachten kan veroorzaken. Deze eerste beschadiging geeft een vergrote kans op verder letsel als het niet adequaat wordt behandeld of activiteiten worden aangepast. Een arthroscopische behandeling bestaat uit het egaliseren van de kraakbeenbeschadiging waarmee de kans op verdere afbrokkeling wordt verkleind. Op de foto rechts is de kraakbeenflap goed herkenbaar.
Beschadiging van kraakbeen kan op een aantal manieren ontstaan. Meestal wordt het door een (sport)letsel veroorzaakt, bijvoorbeeld bij het verdraaien van de knie. Het begint vaak met een kleine beschadiging ten gevolge waarvan een flap ontstaat die bij voorbeeld pseudoslotklachten kan veroorzaken. Deze eerste beschadiging geeft een vergrote kans op verder letsel als het niet adequaat wordt behandeld of activiteiten worden aangepast. Een arthroscopische behandeling bestaat uit het egaliseren van de kraakbeenbeschadiging waarmee de kans op verdere afbrokkeling wordt verkleind. Op de foto rechts is de kraakbeenflap goed herkenbaar.
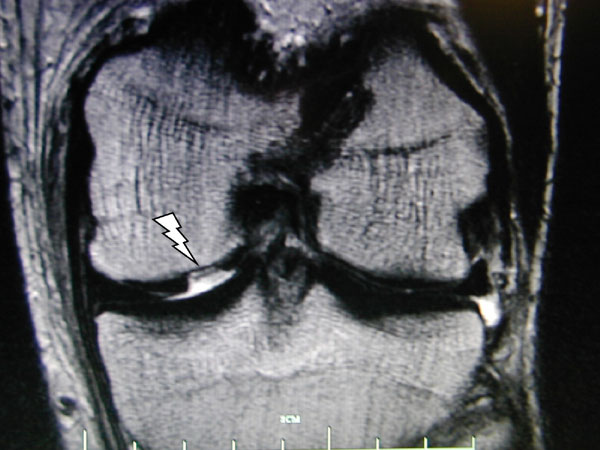
 Op een MRI is een diep (graad IV) letsel meestal goed te herkennen. De pijlen op de foto's links geven een traumatische beschadiging aan van het kraakbeen van de binnenzijde van het bovenbeen (mediale femurcondyl) respectievelijk de buitenzijde van het bovenbeen (laterale femurcondyl). De meer oppervlakkige letsels van het kraakbeen (graad II en III) zijn minder goed herkenbaar op een MRI. Andere oorzaken van kraakbeenpathologie kunnen zijn: het verwijderen van een meniscus ten gevolge waarvan de druk op het kraakbeen toeneemt of bij een kruisbandletsel met instabiliteit van de knie tot gevolg. De verhoogde druk die ontstaat als de schokdempende meniscus grotendeels is verwijderd, veroorzaakt op termijn (20 tot 25 jaar) een kraakbeenbeschadiging. Een asafwijking (bij voorbeeld een O-been) en instabiliteit (bij voorbeeld letsel van de voorste kruisband) kunnen dit beschadigende effect nog vergroten en versnellen.
Op een MRI is een diep (graad IV) letsel meestal goed te herkennen. De pijlen op de foto's links geven een traumatische beschadiging aan van het kraakbeen van de binnenzijde van het bovenbeen (mediale femurcondyl) respectievelijk de buitenzijde van het bovenbeen (laterale femurcondyl). De meer oppervlakkige letsels van het kraakbeen (graad II en III) zijn minder goed herkenbaar op een MRI. Andere oorzaken van kraakbeenpathologie kunnen zijn: het verwijderen van een meniscus ten gevolge waarvan de druk op het kraakbeen toeneemt of bij een kruisbandletsel met instabiliteit van de knie tot gevolg. De verhoogde druk die ontstaat als de schokdempende meniscus grotendeels is verwijderd, veroorzaakt op termijn (20 tot 25 jaar) een kraakbeenbeschadiging. Een asafwijking (bij voorbeeld een O-been) en instabiliteit (bij voorbeeld letsel van de voorste kruisband) kunnen dit beschadigende effect nog vergroten en versnellen.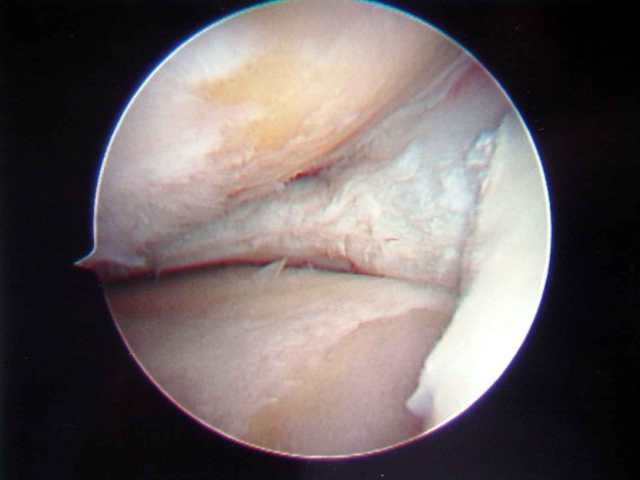
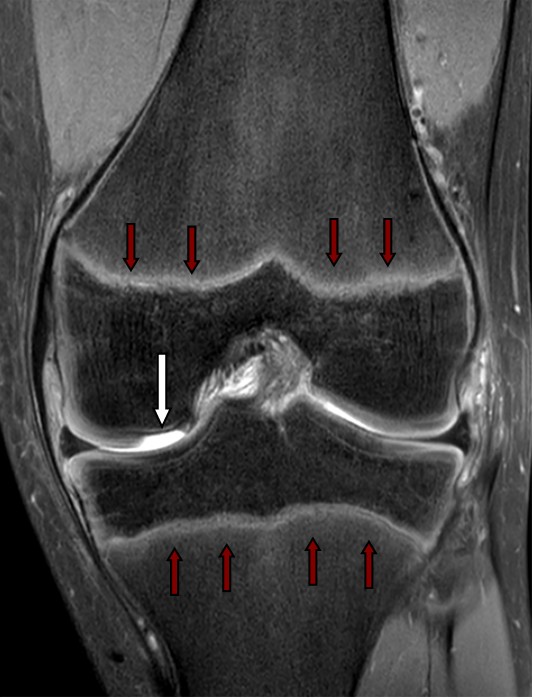 Met de intensieve sportbeoefening van jonge nog groeiende kinderen worden ook steeds meer kraakbeenletsels gezien. Op de MRI links is het focale kraakbeendefect (witte pijl) goed herkenbaar en geven de rode pijlen de nog zeer actieve groeischijven aan. Deze jonge voetballer had slotklachten ten gevolge van het losgeraakte stukje kraakbeen. Het kraakbeenfragment werd met een arthroscopie verwijderd en het defect werd opgeboord (forage, zie verder).
Met de intensieve sportbeoefening van jonge nog groeiende kinderen worden ook steeds meer kraakbeenletsels gezien. Op de MRI links is het focale kraakbeendefect (witte pijl) goed herkenbaar en geven de rode pijlen de nog zeer actieve groeischijven aan. Deze jonge voetballer had slotklachten ten gevolge van het losgeraakte stukje kraakbeen. Het kraakbeenfragment werd met een arthroscopie verwijderd en het defect werd opgeboord (forage, zie verder).
Een kraakbeenbeschadiging (chondropathie of chondromalacie) kan worden onderverdeeld in vier gradaties:
- Graad I: Het kraakbeenoppervlak is zacht en de verende eigenschappen zijn verminderd. Een röntgenfoto toont geen afwijkingen. Op de foto wordt het kraakbeen met het tasthaakje ingedrukt.
.jpg)
- Graad II: Er bevinden zich scheurtjes en onregelmatigheden in het oppervlak van het kraakbeen niet verder reikend dan de helft van de oorspronkelijke dikte van het kraakbeen (4 mm). Men noemt dit ook wel kraakbeen fibrillaties. Ook hier toont de röntgenfoto geen afwijkingen van betekenis.

- Graad III: De scheurtjes hebben diepere groeven en vormen losse kraakbeenschollen en reiken tot verder dan de helft van de oorspronkelijke dikte van het kraakbeen. Dit stadium wordt ook wel pre-artrose genoemd. De gewrichtsspleet begint te versmallen en het bot kleurt witter op de röntgenfoto (subchondrale sclerose) als teken van verhoogde druk. De normale rondingen worden hoekiger, röntgenologisch spreekt men van "squarring" van de gewrichtspleet, ook wel osteofyten of botapposities genaamd. Dit is het stadium dat voorafgaat aan de versmalling van de gewrichtspleet op een röntgenfoto.

- Graad IV: Het kraakbeen is geheel verdwenen en het onderliggende bot ligt bloot. Dit is artrose, in de volksmond ook bekend als “slijtage”. De gewrichtsspleet is verder versmald op de röntgenfoto en soms zelfs volledig verdwenen. Deze conditie wordt vaak 15 tot 25 jaar na een meniscectomie gezien en wordt dan ook wel post-meniscectomie syndroom genoemd. Op de foto zijn de kalke botvlakken goed herkenbaar.