De symptomen van meniscusletsel
Op de eerste plaats moet gesteld worden dat de meeste meniscusletsels in het achterhoorn gedeelte van zowel de mediale als de laterale meniscus vaak a-symptomatisch zijn. Zij worden vaak bij toeval aangetoond op een MRI.
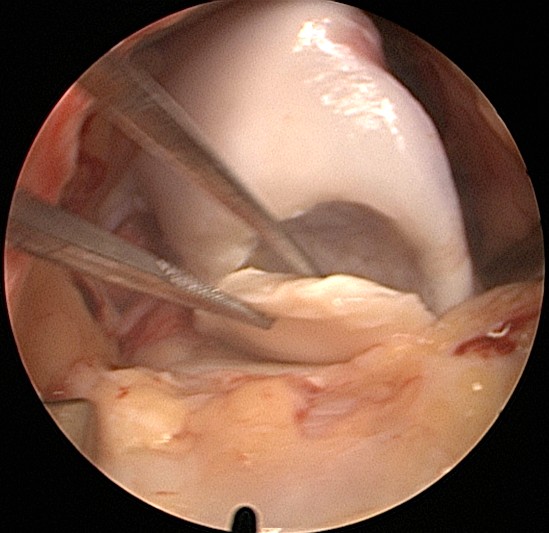
Het belangrijkste symptoom van een meniscusletsel is de inspanningsafhankelijke of belastingsafhankelijke pijn in de gewrichtspleet. De patiënt kan vaak met één vinger het maximale pijnpunt in de gewrichtspleet aangeven. Het hurken en knielen is vaak pijnlijk en meestal is er sprake van vocht (hydrops) in de knie, maar dit hoeft niet altijd het geval te zijn. Soms is er sprake van een strekbeperking. Veelal is er dan een inklemming van de meniscus tussen bovenbeen en onderbeen ten gevolge waarvan de knie niet meer geheel kan strekken, ook wel voetbalknietje genoemd. Een slotknie of voetbalknie wordt meestal veroorzaakt door een zogenaamde bucket-handle scheur. Het begrip "bucket-handle" betekent hier letterlijk het handvat van een emmer dat naar links of rechts kan omklappen. In verplaatste toestand kan de knie niet meer strekken en staat "op slot".
In verplaatste toestand kan de knie niet meer strekken en staat "op slot".
Een MRI toont de verplaatste meniscus en de inklemming eveneens. De gebogen pijl op de MRI geeft het geluxeerde deel van de meniscus aan.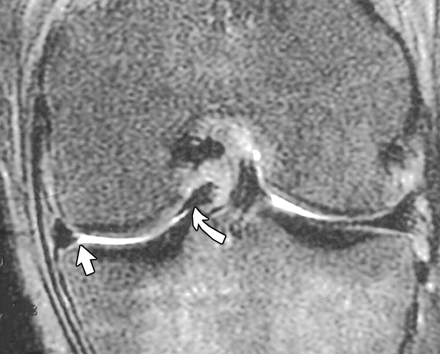
 Er zijn vele typen scheuren van de meniscus. Sommige ervan geven mechanische klachten als slotgevoel, een klik of knoep, sommigen voornamelijk pijnklachten. Een andere oorzaak van slotverschijnselen die bij verschillende standen van de knie kan optreden is een gewrichtsmuis (corpus liberum). De patiënt vertelt dat hij het losse fragment, dat op de foto rechts met een pijl wordt aangegeven, in de knie soms kan voelen en vastpakken onder de huid.
Er zijn vele typen scheuren van de meniscus. Sommige ervan geven mechanische klachten als slotgevoel, een klik of knoep, sommigen voornamelijk pijnklachten. Een andere oorzaak van slotverschijnselen die bij verschillende standen van de knie kan optreden is een gewrichtsmuis (corpus liberum). De patiënt vertelt dat hij het losse fragment, dat op de foto rechts met een pijl wordt aangegeven, in de knie soms kan voelen en vastpakken onder de huid. Slotverschijnselen kunnen ook worden veroorzaakt door een losgeraakt stuk kraakbeen en dan toont de conventionele rontgenfoto geen afwijkingen (kraakbeen wordt niet afgebeeld op een röntgenfoto). Op de foto wordt een afgerond corpus liberum afgebeeld dat slotklachten veroorzaakte met veel pijnklachten. Het is verstandig een dergelijke gewrichtmuis tijdig te verwijderen teneinde kraakbeenschade te voorkomen.
Slotverschijnselen kunnen ook worden veroorzaakt door een losgeraakt stuk kraakbeen en dan toont de conventionele rontgenfoto geen afwijkingen (kraakbeen wordt niet afgebeeld op een röntgenfoto). Op de foto wordt een afgerond corpus liberum afgebeeld dat slotklachten veroorzaakte met veel pijnklachten. Het is verstandig een dergelijke gewrichtmuis tijdig te verwijderen teneinde kraakbeenschade te voorkomen. Soms komen meerdere corpora libera voor in de knie.
Soms komen meerdere corpora libera voor in de knie.
 incidenteel worden klachten die meniscusletsel suggereren, veroorzaakt door een kraakbeenbeschadiging vooral als de beschadiging zich bevindt nabij de meniscus zoals op de foto links kan worden gezien. Een MRI kan een dergelijk oppervlakkig letsel niet altijd aantonen en dan brengt een arthroscopie meer duidelijkheid.
incidenteel worden klachten die meniscusletsel suggereren, veroorzaakt door een kraakbeenbeschadiging vooral als de beschadiging zich bevindt nabij de meniscus zoals op de foto links kan worden gezien. Een MRI kan een dergelijk oppervlakkig letsel niet altijd aantonen en dan brengt een arthroscopie meer duidelijkheid.
Er kan ook sprake zijn van pseudo-slotklachten als het gescheurde deel van de meniscus even omklapt maar direct weer terugklapt op zijn oorspronkelijke plaats zoals in het geval van een flapscheur of papagaaibek scheur (parrot-beak) of een smalle buckethandle scheur. Letsels van de buitenmeniscus (laterale meniscus) manifesteren zich veelal bij het trap aflopen. Hier bevindt zich vaker dan in de binnenmeniscus (mediale meniscus) een zogenaamde radiaire scheur, die indien van degeneratieve aard (leeftijd of overbelasting) soms ook de oorzaak is van het ontstaan van een meniscuscyste, een vaak pijnlijke en in grootte fluctuerende zwelling aan de buitenzijde van de knie ter hoogte van de gewrichtspleet.
 Pseudoslotklachten komen vaak met een reactieve hydrops ook voor bij de Synoviale Chondromatosis. Deze goedaardige (benigne) aandoening wordt gekenmerkt door vele kleine kraakbeenfragmenten die worden gevormd in het gewrichtslijmvlies (synoviale bekleding) van de knie. De aandoening komt vooral voor bij mannen op middelbare leeftijd en het betreft vaak maar één gewricht (60-70% de knie). De belangrijkste klacht is zwelling van het gewricht met een beperking van de flexie en zoals boven genoemd soms ook (pseudo)slotklachten. Men onderscheidt een primaire vorm (hoge activiteit van groeifactoren) en een secundaire vorm (bij artrose, rheumatoide arthritis, osteochondritis dissecans, tuberculose). De oorzaak van chondromatosis is niet bekend.
Pseudoslotklachten komen vaak met een reactieve hydrops ook voor bij de Synoviale Chondromatosis. Deze goedaardige (benigne) aandoening wordt gekenmerkt door vele kleine kraakbeenfragmenten die worden gevormd in het gewrichtslijmvlies (synoviale bekleding) van de knie. De aandoening komt vooral voor bij mannen op middelbare leeftijd en het betreft vaak maar één gewricht (60-70% de knie). De belangrijkste klacht is zwelling van het gewricht met een beperking van de flexie en zoals boven genoemd soms ook (pseudo)slotklachten. Men onderscheidt een primaire vorm (hoge activiteit van groeifactoren) en een secundaire vorm (bij artrose, rheumatoide arthritis, osteochondritis dissecans, tuberculose). De oorzaak van chondromatosis is niet bekend. 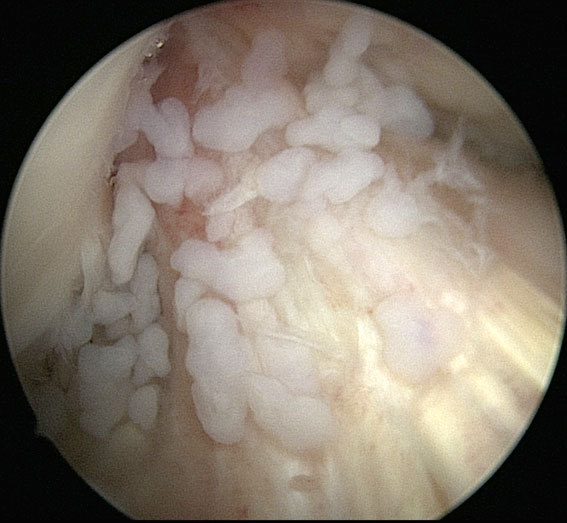 De behandeling bestaat uit arthroscopische nettoyage en een beperkte verwijdering van het aangedane slijmvlies. De behandeling moet soms worden herhaald omdat de recidiefkans groot is. Als de kraakbeenfragmenten een botkern bevatten spreekt men van een synoviale osteo-chondromatosis. Deze fragmenten zijn op een röntgenfoto vaak wel goed herkenbaar in tegenstelling tot de chondromatosis die vaak alleen met een MRI is aan te tonen. Op de röntgenfoto links zijn de osteochondromen liggend achter de kniepees goed zichtbaar. Bij arthroscopie konden zij gemakkelijk worden gevonden en verwijderd.
De behandeling bestaat uit arthroscopische nettoyage en een beperkte verwijdering van het aangedane slijmvlies. De behandeling moet soms worden herhaald omdat de recidiefkans groot is. Als de kraakbeenfragmenten een botkern bevatten spreekt men van een synoviale osteo-chondromatosis. Deze fragmenten zijn op een röntgenfoto vaak wel goed herkenbaar in tegenstelling tot de chondromatosis die vaak alleen met een MRI is aan te tonen. Op de röntgenfoto links zijn de osteochondromen liggend achter de kniepees goed zichtbaar. Bij arthroscopie konden zij gemakkelijk worden gevonden en verwijderd.
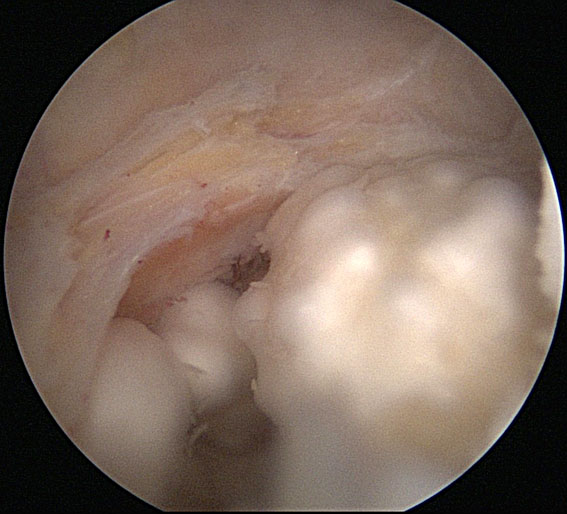
 Een bijzondere aandoening is de discoide meniscus of plaatmeniscus. Deze aangeboren afwijkende vorm van de meniscus, die alleen aan de buitenzijde voorkomt, veroorzaakt meestal pas klachten als er een scheur in ontstaat en wordt bij volwassenen vaak bij toeval gevonden. De pijl op de foto links geeft de vrije rand van de meniscus aan en toont hoever de meniscus zich uitbreidt over het tibiaplateau. Bij kinderen kan een discoide meniscus de oorzaak zijn van een knoep aan de buitenzijde van de knie waarbij gedifferentieerd moet worden met de zogenaamde "hypermobiele" meniscus die bij jonge kinderen wordt gezien en vooral bij de kinderen met overstrekkende knieën in het totaalbeeld van "lakse" gewrichten (ook de ellebogen overstrekken en de duim kan gemakkelijk tegen de onderarm worden bewogen). De behandeling bestaat uit het in normale vorm terugbrengen van de meniscus hetgeen met een kijkoperatie geschiedt. Een dergelijke arthroscopische behandeling kan soms de aanleiding zijn tot klachten omdat de kraakbeenoppervlakken nu in direct contact met elkaar komen waar eerst de meniscus als een buffer tussen lag. De klachten verdwijnen meestal spontaan.
Een bijzondere aandoening is de discoide meniscus of plaatmeniscus. Deze aangeboren afwijkende vorm van de meniscus, die alleen aan de buitenzijde voorkomt, veroorzaakt meestal pas klachten als er een scheur in ontstaat en wordt bij volwassenen vaak bij toeval gevonden. De pijl op de foto links geeft de vrije rand van de meniscus aan en toont hoever de meniscus zich uitbreidt over het tibiaplateau. Bij kinderen kan een discoide meniscus de oorzaak zijn van een knoep aan de buitenzijde van de knie waarbij gedifferentieerd moet worden met de zogenaamde "hypermobiele" meniscus die bij jonge kinderen wordt gezien en vooral bij de kinderen met overstrekkende knieën in het totaalbeeld van "lakse" gewrichten (ook de ellebogen overstrekken en de duim kan gemakkelijk tegen de onderarm worden bewogen). De behandeling bestaat uit het in normale vorm terugbrengen van de meniscus hetgeen met een kijkoperatie geschiedt. Een dergelijke arthroscopische behandeling kan soms de aanleiding zijn tot klachten omdat de kraakbeenoppervlakken nu in direct contact met elkaar komen waar eerst de meniscus als een buffer tussen lag. De klachten verdwijnen meestal spontaan.
Op een MRI van de knie kan de discoide meniscus doorgaans goed worden vastgesteld. De twee pijlen geven de breedte van de meniscus aan. Vergelijk de vorm van de discoide meniscus met de normale vorm van de meniscus aan de binnenzijde.
Vergelijk de vorm van de discoide meniscus met de normale vorm van de meniscus aan de binnenzijde.
Differentiaal diagnostisch moet in geval van slotklachten ook worden gedacht aan de osteochondritis dissecans (OCD) als mogelijke oorzaak van slotklachten. Deze aandoening die zich vaak al op jonge leeftijd (meer bij jongens dan meisjes) kan manifesteren, kan ook op latere leeftijd nog de oorzaak zijn van slotklachten. De aandoening wordt vooral gezien ter plaatse van de mediale femurcondyl. Een doorbloedingstoornis op microniveau is vaak de oorzaak van de loslating op de bot/kraakbeen overgang zoals op de foto links goed is te zien. Ook een trauma wordt als oorzaak genoemd voor een OCD. Na verwijdering van de losse fragmenten (als zij tenminste niet meer kunnen worden gefixeerd) resteert een groot defect dat zeker verdere behandeling behoeft (microfracturing, kraakbeen celtransplantatie of donor materiaal, zie ook onder kraakbeen en de operatieve behandelingen er van). Op de foto rechts is het defect dat resteert goed zichtbaar. Op de polikliniek worden patiënten met een OCD als oorzaak van klachten regelmatig gezien. Het betreft , zoals boven al
Op de foto rechts is het defect dat resteert goed zichtbaar. Op de polikliniek worden patiënten met een OCD als oorzaak van klachten regelmatig gezien. Het betreft , zoals boven al gesteld, vaak jonge patiënten. De belasting op het kniegewricht moet worden aangepast tot zekerheid is verkregen dat het aangedane gebied niet fragmenteert. Voor de jonge sporter is dat een moeilijke opgave. De voornaamste lokatie van een OCD is de mediale condyl. Hier betreft het vaak een doorbloedingstoornis. Op andere plaatsen in de knie is vaak sprake geweest van een trauma.
gesteld, vaak jonge patiënten. De belasting op het kniegewricht moet worden aangepast tot zekerheid is verkregen dat het aangedane gebied niet fragmenteert. Voor de jonge sporter is dat een moeilijke opgave. De voornaamste lokatie van een OCD is de mediale condyl. Hier betreft het vaak een doorbloedingstoornis. Op andere plaatsen in de knie is vaak sprake geweest van een trauma.
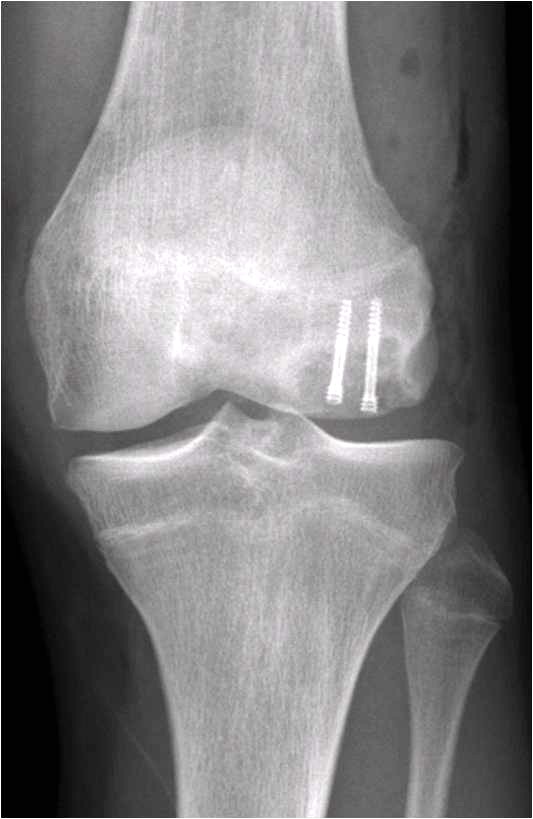
Het spreekt voor zich dat tijdige herkenning van een OCD haard het loslaten kan voorkomen door het fragment te fixeren zoals op de röntgenfoto rechts goed te zien is. Er is hier gebruik gemaakt van een schroefje. Fixatie kan met diverse methoden plaatsvinden. Een tijdige operatieve behandeling kan op termijn complicaties voorkomen.  De foto's onder geven een OCD defect op de klassieke plaats weer (de mediale condyl) dat na nettoyage, waarbij gestreefd wordt naar een stabiele rand ("contained defect"), een behandeling plaatsvindt met een priem. Hiermee wordt beoogd de doorbloeding te stimuleren waarmee zich in het defect een stolsel vormt dat uiteindelijk littekenkraakbeen zal vormen. Deze techniek heet microfracturing (zie ook de rubriek "kraakbeen").
De foto's onder geven een OCD defect op de klassieke plaats weer (de mediale condyl) dat na nettoyage, waarbij gestreefd wordt naar een stabiele rand ("contained defect"), een behandeling plaatsvindt met een priem. Hiermee wordt beoogd de doorbloeding te stimuleren waarmee zich in het defect een stolsel vormt dat uiteindelijk littekenkraakbeen zal vormen. Deze techniek heet microfracturing (zie ook de rubriek "kraakbeen").
Een voorbeeld (MRI, arthroscopie, open benadering en röntgenfoto) van een OCD letsel ter plaatse van de laterale femurcondyl, die minder vaak voorkomt en hier is gefixeerd met een tweetal schroefjes.
De degeneratieve scheuren in de meniscus gaan meestal niet gepaard met mechanische klachten. Zij manifesteren zich vooral met pijnklachten in de gewrichtspleet bij de belaste flexiehoudingen zoals tijdens hurken en knielen. Een goed voorbeeld daarvan is de degeneratieve scheur in de achterhoorn van de binnenmeniscus die op een MRI vaak goed is te zien. 
.jpg) Op de foto rechts geeft de rode pijl het afwijkende signaal in de meniscus aan. De voorhoorn van de meniscus vertoont op deze MRI geen afwijkingen. Deze scheur hoeft niet per se gepaard te gaan met symptomen van pijn en/of zwelling en de MRI zelf is nooit de reden een kijkoperatie te verrichten. Vergelijk deze scheur ook met een traumatische scheur zoals bij de witte pijl op foto. Hier is sprake van een scherpe lijn in de mediale meniscus achterhoorn.
Op de foto rechts geeft de rode pijl het afwijkende signaal in de meniscus aan. De voorhoorn van de meniscus vertoont op deze MRI geen afwijkingen. Deze scheur hoeft niet per se gepaard te gaan met symptomen van pijn en/of zwelling en de MRI zelf is nooit de reden een kijkoperatie te verrichten. Vergelijk deze scheur ook met een traumatische scheur zoals bij de witte pijl op foto. Hier is sprake van een scherpe lijn in de mediale meniscus achterhoorn.
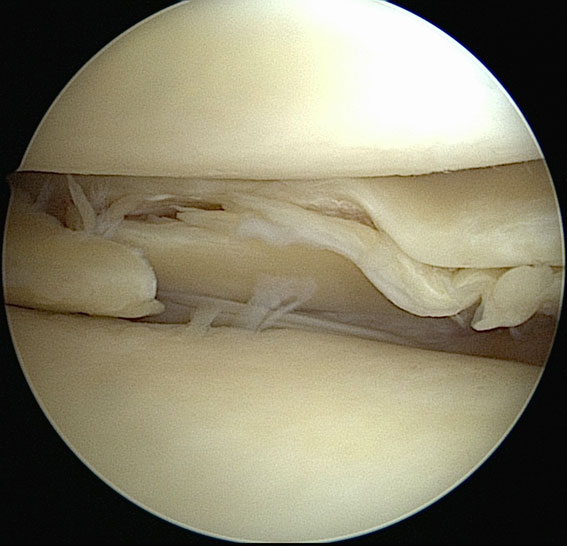 De foto links toont het beeld van de degeneratieve mediale meniscus bij arthroscopie. Er zijn meerdere typen scheuren aanwezig en een meniscushechting is hier niet mogelijk. Alleen het beschadigde meniscusweefsel wordt verwijderd met zo veel mogelijk behoud van meniscus teneinde verslechtering van de kraakbeencondtie in het compartiment op termijn te voorkomen.
De foto links toont het beeld van de degeneratieve mediale meniscus bij arthroscopie. Er zijn meerdere typen scheuren aanwezig en een meniscushechting is hier niet mogelijk. Alleen het beschadigde meniscusweefsel wordt verwijderd met zo veel mogelijk behoud van meniscus teneinde verslechtering van de kraakbeencondtie in het compartiment op termijn te voorkomen.
Een verspringende sensatie soms gepaard gaand met een doffe knoep kan ook door een scheur in de meniscus worden veroorzaakt. Krakende, klikkende of knappende geluiden in de knie bij voorbeeld bij hurken, knielen en traplopen worden niet altijd door een afwijking van de meniscus veroorzaakt. Deze kniegeluiden worden ook bij gezonde knieën waargenomen en worden toegeschreven aan de negatieve druk die zich in gewrichten bevindt. Denk ook aan de knoep die wordt gehoord als de vingers overstrekt worden.
De belangrijkste oorzaak voor een strekbeperking na een verdraaiing van de knie is de ingeklemde meniscus (het betreft vrijwel altijd een bucket handle scheur). Het verdient aanbeveling deze meniscusscheur zo spoedig mogelijk (binnen twee weken!) te behandelen omdat dan de kans op behoud van de meniscus het grootst is. Een meniscus die te lang ingeklemd ligt, vervormt en kan dan niet meer worden gereponeerd en gehecht zoals op de foto rechtsonder het geval is. Bovendien kan door de inklemming van de meniscus een kraakbeenbeschadiging ontstaan. Verwijdering van een groot stuk meniscus bij een jonge patiënt heeft grote consequenties voor de toekomst, zeker als ook sprake is van een symptomatische instabiliteit (voorste kruisbandletsel) of een asafwijking van het been.
Bovendien kan door de inklemming van de meniscus een kraakbeenbeschadiging ontstaan. Verwijdering van een groot stuk meniscus bij een jonge patiënt heeft grote consequenties voor de toekomst, zeker als ook sprake is van een symptomatische instabiliteit (voorste kruisbandletsel) of een asafwijking van het been.